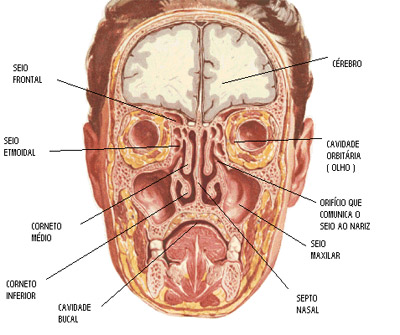
Boa Noite! mais um assunto...
LÚPUS ERITEMATOSO SISTÊMICO
O que é?
Lúpus Eritematoso Sistêmico (LES) é uma doença inflamatória de causa desconhecida.
Para que se desencadeie a doença, agentes externos desconhecidos (vírus, bactérias, agentes químicos, radiação ultravioleta) entram em contato com o sistema imune de um indivíduo que está com vários genes erradamente induzindo produção inadequada de anticorpos. Estes anticorpos são dirigidos contra constituintes normais (auto-anticorpos) provocando lesões nos tecidos e também alterações nas células sangüíneas.
É uma doença razoavelmente comum no consultório dos reumatologistas. Melhor conhecimento médico e avanço em métodos diagnósticos devem ser os motivos pelos quais o LES tem sido diagnosticado com mais freqüência e seu prognóstico é muito melhor do que há 15 anos atrás.
Atinge principalmente mulheres (9:1) em idade reprodutiva, iniciando-se mais comumente entre 20 e 40 anos. Pode ser bastante benigno até extremamente grave e fatal.
O que se sente?
As manifestações clínicas são muito variáveis entre os pacientes.
As queixas gerais mais freqüentes são mal-estar, febre, fadiga, emagrecimento e falta de apetite, as quais podem anteceder outras alterações por semanas ou meses. Os pacientes já poderão estar sentindo dor articular ou muscular leve e apresentando manchas vermelhas na pele que passam por urticária.
As alterações mais freqüentes ocorrem na pele e articulações.
Pele e mucosas
Há muitos tipos de lesão cutânea no LES. A mais conhecida é a lesão em asa de borboleta que é um eritema elevado atingindo bochechas e dorso do nariz. Manchas eritematosas planas ou elevadas podem aparecer em qualquer parte do corpo.
Muitos pacientes com LES têm sensibilidade ao sol (foto-sensibilidade). Assim, estas manchas podem ser proeminentes ou unicamente localizadas em áreas expostas à luz solar. Outras vezes, as lesões são mais profundas e deixam cicatriz (lúpus discóide).
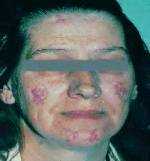 |
Começam com uma escamação sobre a mancha eritematosa. Com o passar do tempo a zona central atrofia e a pele perde a cor, ficando uma cicatriz que pode ser bastante desagradável.
Há casos de lúpus discóide em que nunca haverá outros problemas, isto é, não haverá lúpus sistêmico. Estes pacientes devem ser seguidos com atenção pois não há como acompanhar a evolução sem exame físico e laboratorial.
Queda de cabelo é muito freqüente. Os fios caem em chumaços e muitos são encontrados no travesseiro. É sinal de doença ativa.
 |
Apesar de não serem freqüentes, são úteis para o diagnóstico o aparecimento de feridas dentro do nariz, na língua e na mucosa oral.
Aparelho locomotor
A grande maioria dos pacientes tem artrite. Esta costuma ser leve e melhorar rapidamente com tratamento. Entretanto, há poucos casos em que aparecem lesões destrutivas que podem ser bastante graves.
O uso de corticóide por longo tempo (que muitas vezes é indispensável) pode provocar, em cerca de 5% dos pacientes, necrose em extremidade de ossos longos, principalmente fêmur.
Tendinites ocorrem com freqüência e podem acompanhar as crises de artrite ou se manifestarem isoladamente. Regiões não habituais como tendão de Aquiles podem incomodar por bastante tempo. Poucas vezes há lesões graves.
 |
Lúpus crônico pode provocar deformidades nas mãos que lembram artrite reumatóide.
Miosite (inflamação das fibras musculares) não é um evento comum, mas pode ser grave e confundir com outras doenças musculares. Dor muscular discreta pode ocorrer e não é preocupante.
Rins
É muito freqüente haver glomerulonefrite lúpica. Felizmente, a maioria dos pacientes sofre de lesões leves e não progressivas, sendo sua única evidência discretas alterações no exame de urina, ou apresentam lesão renal que responde muito bem ao tratamento.
Quando há proteínas, hemácias, leucócitos e vários tipos de cilindros no exame de urina e aumento da creatinina no sangue estamos diante de uma situação grave mas de modo algum sem solução.
O aumento da pressão arterial é indicativo de gravidade.
Sistema nervoso
Raízes nervosas periféricas e sistema nervoso central (SNC) em conjunto estão comprometidos em mais da metade dos pacientes com LES.
Dor de cabeça, mais do tipo enxaqueca, é a manifestação mais comum quando há inflamação do sistema nervoso central. Como é uma queixa muito freqüente na população normal, muitas vezes não é valorizada.
Não raramente outras manifestações que podem aparecer são:
| Neurite periférica (ardência, formigamento, queimação, perda de força) | |
| Distúrbios do comportamento como irritabilidade, choro fácil, quadros mais graves de depressão e mesmo psicose. | |
| Convulsões (pode ser a primeira manifestação em crianças). | |
| Coréia (movimentos involuntários e não coordenados de membros superiores e inferiores), muito mais raro. |
Há uma regra que deve ser seguida obrigatoriamente em "neurolúpus": descartar a possibilidade de haver infecção
Outro detalhe que deve ser observado é ansiedade e depressão que ocorrem em pessoas com doença crônica (e que pode ser grave) e com problemas estéticos provocados pela dermatite ou uso de corticóide.
O síndrome anti-fosfolípide pode ser uma entidade isolada ou acompanhar o LES. Ocorrem trombos em veias e artérias de qualquer tamanho, provocando embolias. A ocorrência de microtrombos no cérebro provoca infartos pequenos com manifestações pouco observáveis de início. Pode ser uma causa de grave repercussão do LES no SNC.
Quando os trombos se instalam na placenta são causa de abortamento.
Coração
Inflamação isolada da membrana que envolve o coração (pericardite) não é rara e é facilmente resolvida. Lesões graves em válvulas, inflamação do miocárdio e das coronárias não são freqüentes.
Palpitações, falta de ar e dor no precórdio são sinais de alerta. Podem estar presentes desde o início da doença.
Pulmões
Mais da metade dos pacientes sentem dor nas costas ou entre as costelas devido à inflamação da pleura. Quando é leve, só aparece ao respirar fundo e a radiografia pode ser normal, isto é, sem derrame. Piorando, a dor fica mais forte e a respiração mais difícil e acompanhada de tosse seca.
Também ocorrem inflamação nos alvéolos (cuidado com infecção ao mesmo tempo) e nas artérias (raro e muito grave).
Vasos
É muito freqüente no LES os pacientes estarem com mãos frias que, quando em contato com superfície gelada ou quando a temperatura ambiente é baixa, passam de pálidas para roxas (cianose) e por vezes com dor na ponta dos dedos. Chama-se fenômeno de Raynaud. Pode ocorrer em pessoas que nunca terão a doença mas pode preceder por anos as outras manifestações de LES ou outras doenças inflamatórias auto-imunes.
Inflamação de vasos chama-se vasculite. Dependendo da intensidade da inflamação haverá de manchas eritematosas até pontos de gangrena na região irrigada pelos vasos comprometidos.
Olhos
Conjuntivite ou outras manifestações são pouco comuns. Uma complicação grave são trombos no fundo do olho na presença de síndrome antifosfolípide.
Aparelho digestivo
Complicações graves são muito raras. Os medicamentos são a causa mais freqüente das queixas tipo azia, dor abdominal e falta de apetite.
Em poucos pacientes aumentam as enzimas hepáticas, mostrando haver inflamação no fígado. Nesta situação, deve-se sempre descartar a concomitância de duas doenças e procurar infecção viral.
Sangue
Anemia leve é muito comum e é controlada com o tratamento habitual da doença. Piora em pacientes mais graves e quando há insuficiência renal.
Anticorpos dirigidos diretamente contra glóbulos vermelhos podem ser de difícil controle; ocorre em menos de 20% mas pode ser uma forma de início do LES e, como o tratamento com corticóide em dose alta mascara outras manifestações, o diagnóstico pode não ser percebido.
Pode haver queda importante de glóbulos brancos (risco de infecção) e de plaquetas (risco de sangramento).
Como é feito o diagnóstico?
O diagnóstico do LES é feito através da associação de dados clínicos e laboratoriais.
O médico precisa lembrar-se do lúpus e há algumas pistas que auxiliam bastante mesmo quando as manifestações clínicas são pobres. Mulher em fase de reprodução (crianças e mulheres depois da menopausa também têm lúpus) com dor articular, sensação de estar doente, emagrecimento, "urticárias" de repetição, queda de cabelo, fenômeno de Raynaud, exames antigos com alterações tipo glóbulos brancos baixos, alterações na urina, anemia não explicada podem ser manifestações de início da doença.
A pesquisa dos anti-anticorpos é utilizada para diagnóstico e alguns deles para acompanhamento da doença:
| FAN (fator antinuclear) é o mais freqüente. | |
| Anti-dsDNA é sinal de doença ativa e geralmente com doença renal. | |
| Anti-Sm não é muito freqüente mas, quando presente, confirma o diagnóstico. |
A utilização clínica da presença destes auto-anticorpos e de vários outros é extremamente útil. Deve ser feita pelo reumatologista pois não são específicos, isto é, aparecem em mais de uma doença e a combinação da presença de um ou mais auto-anticorpos com a clínica é que permite que se chegue a um diagnóstico.
Critérios diagnósticos do LES
Na tabela a seguir estão os critérios do Colégio Americano de Reumatologia de 1982 modificados. Deve ser utilizada por médicos
| 1. | Erupção malar: | Eritema fixo plano ou elevado sobre as regiões malares e dorso do nariz. | |
| 2. | Lesão discóide: | Placas eritematosas com escamação aderente,comprometimento dos pelos e cicatrização com atrofia. | |
| 3. | Foto-sensibilidade: | Erupção cutânea que aparece após exposição à luz solar. | |
| 4. | Úlceras orais: | Ulceração de nasofaringe ou boca vista por médico. | |
| 5. | Artrite: | Não erosiva comprometendo duas ou mais articulações periféricas. | |
| 6. | Serosite: | Pleurite documentada por médico; pericardite documentada por ECG ou médico. | |
| 7. | Desordem renal: | Proteína na urina maior do que 500mg por dia ou +++ em exame comum; cilindros de hemácias, granulosos, tubulares ou mistos. | |
| 8. | Desordem neurológica: | Convulsões ou psicose na ausência de outra causa. | |
| 9. | Desordens hematológicas: | Anemia hemolítica, menos de 4000 leucócitos/mm3 em 2 ou mais ocasiões, menos de 1500 linfócitos/mm3 em 2 ou mais ocasiões, menos de 100.000 plaquetas/mm3 na ausência de outra causa. | |
| 10. | Desordens imunológicas: | Anti-DNA positivo ou anti-Sm positivo ou falso teste positivo para lues (sífilis) por mais de 6 meses com FTA-ABS normal. | |
| 11. | FAN positivo: | Na ausência de uso das drogas que podem induzir lúpus. |
Para que se faça diagnóstico de lúpus são necessários quatro critérios ou mais. Para utilizarmos pacientes em um trabalho de pesquisa devemos seguir à risca a soma dos critérios. Na prática, se tivermos dois ou três critérios "fortes" como artrite, dermatite e FAN e não encontrarmos outra doença fazemos o diagnóstico e tratamos pois tratamento eficaz e precoce sempre leva a melhor prognóstico.
Como é o tratamento?
Mesmo havendo protocolos internacionais para o tratamento de doenças complexas como o LES, cada paciente tem a sua história.
Sabemos qual o melhor medicamento para cerebrite, nefrite, dermatite, mas os resultados são individuais. O tratamento do lúpus não é um esquema pronto para ser executado e as características de cada caso ditarão o que se deve fazer, tornando-o artesanal.
Os medicamentos utilizados podem provocar efeitos colaterais importantes e devem ser manejados por profissionais experientes.
Os pacientes devem estar alertas para os sintomas da doença e para as complicações que, embora raras, podem aparecer. Se forem prontamente manejadas é muito mais fácil solucioná-las.
Naturalmente, não é nossa intenção instruir o tratamento do LES. Este deve ser feito por médicos experientes e os pacientes não devem modificá-los sem orientação.

 Nome popular:
Nome popular: